
柳叶刀:幽门螺杆菌是中国胃癌最大的祸根,如何彻底“杀菌”?
当在体检单上看到“幽门螺杆菌阳性”时,很多人都会非常胆战心惊,因为幽门螺杆菌感染常常和胃癌联系在一起,世卫组织也将它列为I类致癌物。
那么感染幽门螺杆菌一定会患癌吗?哪些人容易被感染?我们该如何预防和治疗它?

幽门螺杆菌感染其实离我们每个人都很近。2023年,中国疾控中心发布的《中国幽门螺杆菌感染防控》白皮书数据显示,中国的幽门螺杆菌感染率高达50%,不同人群感染率在35.4%-66.4%之间。

虽然感染幽门螺杆菌≠100%患癌,但致癌的几率确实比较高。2021年《柳叶刀》研究就曾指出,幽门螺杆菌感染是成人胃癌的主要原因。在近千名的病例数据中,约有62.1%的贲门胃癌和78.5%的非贲门胃癌的病例是幽门螺杆菌引起的。

那么,危害巨大的幽门螺杆菌,究竟是如何一步步击垮我们身体的?

作为一种微厌氧菌,幽门螺杆菌的生存能力很强,它不仅能躲过胃酸的腐蚀,还是肠型胃癌的催化剂。
肠型胃癌是所有类型胃癌中最常见的一种,从正常胃发展成这类胃癌,通常只有5步 :

而幽门螺杆菌积极参与了胃癌变的全过程,既会引起慢性活动性胃炎,也会促进胃黏膜萎缩和肠化生。
更具体来说,幽门螺杆菌致癌机制是通过自身的毒力因子改变胃上皮细胞中多条信号通路,削弱胃的自保能力,同时引起正常细胞发生基因突变形成肿瘤。

除了致癌性外,我们还要警惕幽门螺杆菌的传染性。

幽门螺杆菌通常有以下2种传播方式:

这是幽门螺杆菌的主要感染方式,其中,家庭聚餐就是个高危因素。如果家庭成员中有感染者,就餐时未使用公筷,那么其他人也可能被感染。
2021年,一项针对全国29个省份的幽门螺杆菌感染流行病学调查显示,我国总体家庭感染率高达71%,明显高于个人感染率。

此外,成人通过咀嚼食物喂食婴幼儿,情侣接吻等行为,也容易导致感染。

吃了不干净粪便污染的食物,可能致使食用者患病。同时上完厕所不洗手,也会让幽门螺杆菌有可趁之机。

虽然幽门螺杆菌很可怕,但我们可以通过主动干预来降低感染率。《中国幽门螺杆菌根除与胃癌防控的专家共识意见》指出,根除幽门螺杆菌可以大大降低胃癌的发生风险,有效预防胃癌。


幽门螺杆菌感染者初期并不会出现症状,等发展到慢性胃炎时,常常会出现上腹疼痛、恶心、嗳气、饱胀等消化道症状。当出现这些信号时,就需要及时就医检查治疗。

一般采用碳13和碳14尿素呼气试验来检测,具体如下:
口服一定剂量的同位素标记的尿素后,通过测定其呼出气体中同位素碳13或碳14标记的二氧化碳变化情况,即可判断有无幽门螺杆菌感染。



铋剂四联方案(质子泵抑制剂(PPI)+铋剂+2 种抗菌药物),是目前全国根除幽门螺杆菌的主要治疗方案,根除率可高达90%。根据中华消化杂志,建议符合以下指征的人群进行根除治疗。

但由于以下4类人群治疗的风险可能大于收益,因此不建议进行根除治疗。
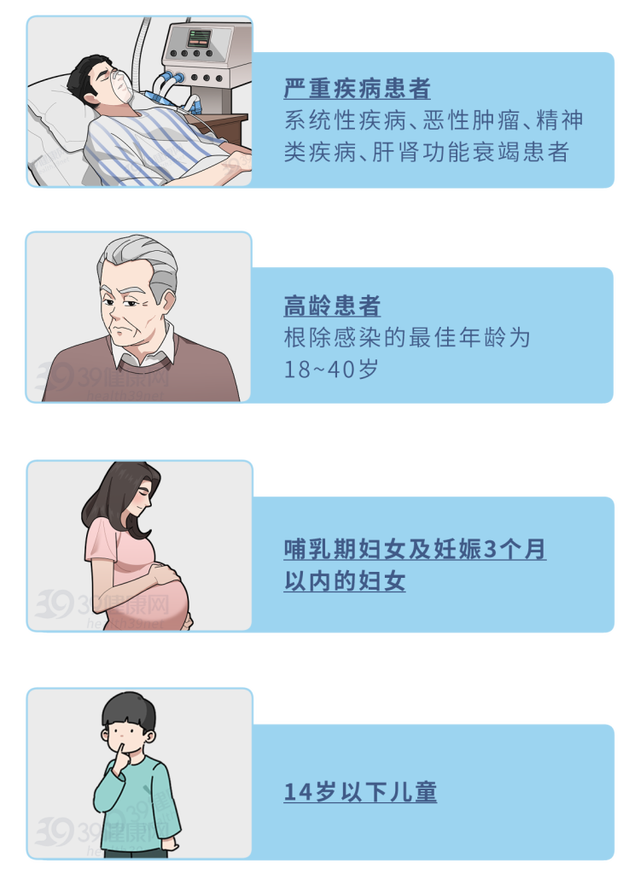
总的来说,感染幽门螺杆菌不一定会引发胃癌,主动干预及时治疗,痊愈的可能性是比较高的。同时想要预防胃癌,还得养成良好的生活习惯:戒烟戒酒、低盐饮食、科学运动、定期体检。
参考资料:
[1]《The relative and attributable risks of cardia and non-cardia gastric cancer associated with Helicobacter pylori infection in China: a case-cohort study》.thelancet.2021.11.25
[2]陈旻湖,彭铁立.幽门螺杆菌的传播途径[J].临床消化病杂志,2006(02):68-70.
[3]国家消化系疾病临床医学研究中心 上海,国家消化道早癌防治中心联盟(GECA),中华医学会消化病学分会幽门螺杆菌学组,等. 中国幽门螺杆菌根除与胃癌防控的专家共识意见(2019年,上海)[J]. 中华消化杂志,2019,39(5):310-316. DOI:10.3760/cma.j.issn.0254-1432.2019.05.008.
[4]宋元彬.幽门螺杆菌的致病机制及检测方法[J].中国医学创新,2022,19(34):184-188.






